病毒的感染与免疫
互联网
病毒的感染与免疫
病毒对机体的致病作用
一、病毒感染细胞的类型
病毒与宿主细胞的相互作用中,病毒在细胞内复制是关键,据此可确定病毒感染细胞的类型和细胞的最终结局。
(一)杀细胞性感染(Cytocitic infection)
病毒在宿主细胞内复制增殖中,阻断了细胞自身的合成代谢,胞浆膜功能衰退,待病毒复制成熟后,在很短的时间内,一次释放出大量病毒,以致细胞裂解;同时,又引起细胞内溶酶体膜的通透性增高,释放出过多的水解酶于胞浆中,而使细胞溶解。释放出的病毒再侵犯其他易感的宿主细胞。脊髓灰质炎病毒、柯萨奇病毒及鼻病毒等无囊膜的小RNA病毒感染属于这一类。
(二)稳定性感染(Steady state infection)
有囊膜的病毒在细胞内增殖过程中,不阻碍细胞本身的代谢,也不改变溶酶体膜的通透性,因而不会使细胞溶解死亡。它们是以“出芽”方式从感染的宿主中释放出来,在一段时间内,逐个释放出,只有机械性损伤和合成产物的毒害,可使细胞发生混浊肿胀、皱缩、出现轻微的细胞病变,在一段时间内宿主细胞并不立即死亡。有时受染细胞还可增殖,病毒可传给子代细胞,或通过直接接触,感染邻近的细胞。单纯疱疹病毒、脑炎病毒、麻疹病毒及流感病毒等的感染都属于这一类型。
(三)整合感染(Integrated infection)
某些DNA病毒的全部或部分DNA以及逆转录病毒合成的cDNA插入宿主细胞基因中,形成前病毒(Provirus),导致细胞遗传性状的改变,称为整合感染。整合的宿主细胞不复制期间为潜伏感染,偶尔复制出完整病毒时为复发感染。在适宜条件下细胞也可转化为癌细胞,细胞膜上出现肿瘤抗原。HTLV-1、EBV、HPV、HBV均可造成这一类型的感染。
表22-1 引起人类恶性肿瘤的病毒
| 病毒 | 所致肿瘤 | 致癌复合因素 |
|
逆转录病毒
人类嗜T淋巴细胞病1型(HTLV-1) DNA病毒 EB 病毒 单纯疱疹病毒Ⅲ型(HSV-2) 人乳头瘤病毒 (HPV) 乙型肺炎病毒(HBV) |
成人T细胞白血病/淋巴瘤 Burkitts淋巴瘤 鼻咽癌 子宫颈癌(?) 皮肤癌 子宫颈癌 肝癌 |
疟疾
饮食中亚硝胺,遗传因素 日光 吸咽、其他病毒感染如HSV 黄曲霉毒素 酒精 |
表22-2 病毒感染细胞的类型
| 作用类型 | 病毒复制和释放 | 宿主细胞的死亡 | 感染细胞膜抗原的改变 | 机体抗病毒的免疫机制 |
|
杀细胞
稳 定 整 合 |
一次,大量释放
出芽,逐个释出 无,或几乎无 |
+ +/- - |
- + ± |
体液免疫为主
体液与细胞免疫 细胞免疫为主 |
二、病毒感染机体的类型
病毒感染机体一方面取决于病毒的毒力或致病力,一定的数量和合适的侵入门户;另一方面取决于机体的免疫力。毒力一般指同一病毒不同毒株所致疾病的严重程度。致病力是指不同病毒所致疾病的严重程度。因此,病毒的特性及机体免疫应答状态决定了病毒感染机体的类型和结局。
(一)亚临床感染(Subclinical infection)
不出现临床症状的感染称为亚临床感染或隐性感染。许多病毒性疾病流行时为此型感染,是机体获得特异性免疫的主要来源。例如脊髓灰质炎流行时,隐性感染约占99%,但隐性感染的人仍能向周围环境散布病毒,而传染他人。
(二)急性感染 (Acute infection)
临床所见的绝大多数病毒感染,如麻疹、乙型脑炎、流感、脊髓灰质炎、水痘等都为急性感染。病毒侵入机体内,在一种组织或多种组织中增殖,并经局部扩散,或经血流扩散到全身(表22-3及表22-4)。经2~3天以至2~3周的潜伏期后,病毒繁殖到一定水平,由于局部或组织广泛损伤,引起临床感染。从潜伏期起,宿主动员了非特异性和特异性免疫力,除致死性疾病外,宿主一般能在症状出现后1~3周内,消除体内的病毒。通常在症状出现前后的一段时间内及病后数天到2周,从组织或分泌物中能分离出病毒。
表22-3 体内病毒的扩散方式(举例)
|
病毒血症 |
血浆中游离病毒吸附于白细胞中的病毒 | 乙脑、登革热、灰质炎、柯萨奇及乙肝病毒麻疹、单纯疱疹、巨细胞、EB及痘类病毒 |
|
通过神经扩散 |
单纯疱疹、带状疱疹及狂犬病病毒 | |
|
粘膜直接扩散 |
流感、副流感、鼻病毒及腺病毒 |
表22-4 人类病毒的感染途径
| 感染途径 | 传播方法及媒介 | 所见病毒种类 |
| 呼吸道感染 | 空气飞沫、痰、唾液、皮屑 | 流感、副流感、腺病毒、鼻病毒、麻疹、水痘及腮炎等病毒 |
| 消化道感染 | 饮食物(粪便污染) | 脊髓灰质炎病毒、甲肝病毒及其他肠道病毒、轮状病毒 |
| 经皮肤(虫媒)感染 | 昆虫叮咬、动物咬伤、注射输血、刺破皮肤 | 脑炎等虫媒病毒、狂犬病病毒、疱疹病毒、人类免疫缺陷病毒、乙型及丙型肝炎病毒 |
| 眼及泌尿生殖道感染 | 面盆、澡盆、毛巾、分娩、尿 | 单纯疱疹病毒(1与2型)、腺病毒、巨细胞病毒、人类免疫缺陷病毒、乙型肝炎病毒。 |
| 胎内(垂直)与产道感染 | 经胎盘或出生时经产道感染 | 风疹、巨细胞、单纯疱疹(2型)等病毒 |
[注]1.在出生后,个体之间的病毒传播,称为:水平传播(Horizontal transmission) 。例如通过呼吸道、消化道、经皮肤(虫媒)等途经传播。
2.通过胎盘,或于分娩时由母体传至胎儿的传播方式,称为垂直传播(Vertical transmission)。
根据病毒在体内的传播方式,可分为下列两类:
1.局部感染(Local infection )病毒仅在入侵部位的组织细胞中繁殖,扩散到邻近细胞或直接通过细胞间桥从一个细胞进入另一个细胞,病毒没有远距离扩散的能力,限于局部表面感染,引起局部或全身症状。如流感、副流感、呼吸道合病毒、腺病毒及轮状病毒的感染。
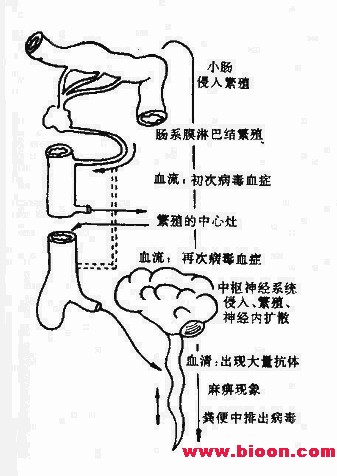
2.全身感染(Systemic infection)病毒从被感染的细胞释放出细胞外,再感染邻近细胞,并且往往通过血流传播至全身。脊髓灰质炎病毒从肠道侵入,先在肠道粘膜以至肠系膜淋巴结中增殖,进入血流形成第一次病毒血症,病毒随血液流入全身淋巴结及脾等合适部位增殖,形成第二次病毒血症,然后侵犯靶器官―中枢神经系统。
表22-5 局部感染和全身感染的比较
| 局部感染 | 全身感染 | |
|
病灶
潜伏期 病毒血症 病后免疫力持久性 免疫力来源 病毒感染举例 |
呼吸道粘膜
较短 - 较短 局部lgA和细胞免疫 普通感冒(鼻病毒) |
全身
较长 + 较长或终身 血流抗体和细胞免疫 麻疹、脊髓灰质炎 |
|
|
|
|
图22-1 呼吸道病毒的表层感染(模式图) |
图22-2 脊髓灰质炎病毒的全身感染(模式图) |
(三)持续性感染(Persistent infection)
持续性感染包括潜伏感染、慢性感染及慢发性感染。造成持续感染的原因有病毒本身的特性因素,如整合感染倾向、缺损干扰颗粒(DIP)形成、抗原性变异或无免疫原性;同时也与机体免疫应答异常有关,如免疫耐受、细胞免疫应答低下,抗体功能异常、干扰素产生低下等。
1.潜伏感染(Latent infection)
是指病毒的DNA或逆转录合成的cDNA以整合形式或环状分子形式存在于细胞中,造成潜伏状态,无症状期查不到完整病毒,当机体免疫功能低下时病毒基因活化并复制完整病毒,发生一次或多次复发感染,甚至诱发恶性肿瘤。造成潜伏感染的病毒及潜伏部位见表22-6。
表22-6 潜伏性病毒感染
|
病毒 |
潜伏位置 |
所致疾病 |
|
单纯疱疹病毒1型
单纯疱疹病毒2型 水痘一带状疱疹病毒 EB病毒 巨细胞病毒 人疱疹病毒6型 乙型肝炎病毒 人乳头瘤病毒 人免疫缺陷病毒 |
背根神经神经原细胞 B淋巴细胞 淋巴细胞、巨噬细胞(?) 淋巴细胞(可能) 肝细胞 上皮细胞 T淋巴细胞、巨噬细胞、脑细胞 |
唇疱疹,眼和脑感染
生殖器疱疹 水痘,带状疱疹 传染性单核细胞增多症,Burkitt淋巴瘤,鼻咽癌 单核细胞增多症,眼、肾、脑和先天性感染 幼儿急疹 急慢性肝炎,肝硬化,肝癌 疣,皮肤癌,子宫颈癌 爱滋病 |
2,慢性感染(Chronic infection)
是指感染性病毒处于持续的增殖状态,机体长期排毒,病程长,症状长期迁延,往往可检测出不正常的或不完全的免疫应答。乙型肺炎病毒感染后10%的患者血持续存在HBsAg,血清中可检出免疫复合物,而细胞免疫功能低下者,发展成慢性活动性乙型肝炎。又如,四个月内的胎儿感染风疹病毒后,母体抗体不能清除细胞内的风疹病毒,受染细胞分裂速度减慢,胎儿发育不正常,出生后出现多种多样的先天性缺陷或畸形,称为“风疹综合征”,随着年龄的增长,细胞免疫功能增强,才能消除产生病毒的靶细胞。此外,与疣有关的乳头瘤病毒可形成慢性感染,这是由于病毒隐藏在无血管的上皮细胞内,逃避了免疫监视,该病毒基因也可整合到宿主细胞DNA中。
3.慢发性感染 (Slow infection)
慢发性感染不同于慢性感染,其特点是潜伏期很长,通常在数月或数年,而后出现慢性进行性产生,直至病死。引起慢发性感染的病毒、所致疾病及主要病征见表22-7。
表22-7 慢发性感染病毒及所致病征
| 病毒 | 所致疾病 | 主要病征 | 致病对象 |
| 逆转录病毒科 | |||
| 慢病毒亚科 | |||
| 人免疫缺陷病毒(HIV) | 获得性免疫缺陷综合征(AIDS) | T1细胞数量及功能缺损 | 人 |
| 梅迪/维视乱病毒(Maedi/Visna virus) | 进行性肺炎/泛白细胞脑炎 | 羊 | |
| 副粘病毒科 | |||
| 麻疹病毒 | 亚急性硬化性全脑炎(SSPE) | CNS炎细胞浸润、胶质细胞增生、脱髓炎 | 人 |
| 乳多空病毒科 | CNS灶性脱髓鞘 | 人 | |
| JC病毒 | 进行性多灶性白质脑病(PML) | ||
| 未分类病毒(因子) | 羊搔痒病(Scrapie) | 羊 | |
| 可能为朊病毒(Virino)或蛋白侵染因子(Prion) | 库鲁病(Kuru) | 大脑皮质海绵状变性,震颤为特征 | 人 |
| 亚急性早老性痴呆(Creatzfeldjakob) | 大脑皮质海绵状变性,进行性痴呆为特征。 | 人 | |
| 水貂(Mink)脑病 | 水貂 |
三、病毒与癌症
本世纪以来生物学、分子生物学研究证实许多动物和禽类中存在RNA肿瘤病毒,它们或以水平传播方式从一个动物传给另一个动物;或以垂直传播方式传给子代的生殖细胞和体细胞。前者为外源性感染,后者为内源性感染。70年代发现逆转录酶后把RNA肿瘤病毒归为逆转录病毒科(Retroviridae)肿瘤病毒亚科(Oncovirinae)。在DNA病毒中较早了解的是乳多空病毒可引起恶性和良性肿瘤。当多瘤病毒感染体外培养的细胞后,细胞转化为肿细胞,这在病毒致癌机理的研究中起重要作用,此后发现许多DNA病毒也具有这种作用。
(一)病毒癌基因 (V-onc)
大多数逆转录病毒有一特殊的致癌基因,可使细胞发生恶性转化。除逆转录病毒外,RNA病毒无致癌作用。逆转录病毒首先与受体结合,进入胞脱浆脱去衣壳,病毒单链RNA逆转录为双链DNA,并整合到宿主细胞基因组中形成前病毒;而后可处于解止状态,前病毒持续存在;也可由宿主细胞的聚合酶转录出mRNA翻译成病毒结构成分,与病毒RNA组装成子代病毒出芽释放;也可能从病毒致癌基因转录mRNA,翻译癌基因产物(如蛋白激酶),修饰并活化细胞的某些蛋白,导致细胞转化,克隆增殖,形成恶性肿瘤。病毒癌基因产物不参与病毒结构的组成,但在转化的细胞表面出现肿瘤(T)抗原。
(二)细胞原癌基因 (Proto oncogenes 或C-onc)
在研究病毒癌基因时发现正常的鸟、鱼、哺乳动物细胞中有病毒癌基因的同源序列,分子结构略不同,但均编码相同功能的蛋白质,称为细胞原癌基因。至今已查明60余种C-onc C-src C-sis C-erb ,间接造成细胞恶性转化,这种现象叫做插入诱变作用 (Insertional mutagenesis)。此外,细胞生长抑制基因的缺失和突变,失去正常控制细胞增殖的能力,也是细胞恶性转化的因素。
癌症是由多种因素诱发的细胞恶性转化,细胞代谢增殖速率加快,失去接触抑制作用,分化为肿瘤细胞。除上述病毒与细胞本身的因素外,尚与宿主因素有关,加遗传性、饮食习惯、激素水平、免疫抑制、免疫缺陷等;也与外界因素有关,多种诱变剂刺激可造成细胞恶性转化,包括离子射线、化学致癌物质。与人类癌症有关的病毒及其可能的复合致癌因素见表22-1。
四、病毒的致病机理
(一)感染细胞的损伤和死亡
许多病毒感染细胞的结局为细胞死亡。病毒在感染细胞内阻断了细胞自身RNA和蛋白质的合成,而病毒蛋白质和病毒颗粒大量积聚,或形成包涵体(Inclusion body),而使感染细胞变形,常见细胞肿胀,细胞膜通透性改变,最后细胞本身溶酶体酶逸出,而导致细胞破坏。
包涵体是病毒感染细胞中独特的形态学变化。各种病毒的包涵体形态各异,单个或多个,或大或小,圆形,卵圆形或不规则形,位于核内或胞浆内,嗜酸性或嗜碱性(表22-8、图22-3)。荧光抗体染色和电镜检查证明包涵体是病毒复制合成场所。根据病毒包涵体的形态、染色性及存在部位,对某些病毒有一定的诊断价值。
表22-8 病毒包涵体的类型
| 存在部位 | 染色特性 |
所见病毒(举例) |
| 胞核内包涵体 | 嗜酸性 | 单纯疱疹病毒、水痘-带状疱疹病毒 |
| 嗜硷性 | 腺病毒 | |
| 胞核及胞浆内包涵体 | 嗜酸性 | 麻疹病毒、巨细胞病毒 |
| 胞浆内包涵体 | 嗜酸性 | 狂犬病病毒、副流感病毒、腮腺炎病毒、呼吸道合胞病毒、脊髓灰质炎病毒 |
| 嗜碱性 | 无 |
A、牛痘苗病毒:胞浆内嗜酸性染色的包涵体[又称“顾氏小体(Guarnieri body)]。
B、单纯疱疹病毒:胞核内嗜酸性染色的包涵体(属于Cowdry氏A型包涵体)。
C、呼肠孤病毒(Reovirus):胞浆内嗜酸性染色的包涵体,围绕在细胞核外边(用电子显微镜可看出是很多病毒体呈结晶形排聚的集团)。
D、腺病毒:胞核内嗜碱性染色的包涵体(电镜查看的情况同C)。
E、狂犬病病毒:胞浆内嗜酸性染色的包涵体[又叫“内基氏小体”(Negri body),在脑神经细胞内]。
F、麻疹病毒:胞核内和胞浆内嗜酸性染色的包涵体(注意:感染的细胞互相融合成为“融合型细胞”,巨细胞内有多个核,核内和胞浆内都有包涵体)。
(二)细胞膜的改变
麻疹病毒和副流感病毒能使感染的细胞膜发生改变,而导致感染细胞与邻近未感染细胞发生融合。细胞融合(Cell fusion )的结果是形成多核巨细胞(Polykaryocyte) 合胞体(Syncytium)。这是这类病毒感染细胞的病理特征。另外,病毒感染的细胞膜上常出现由病毒基因编码的新抗原,流感病毒感染细胞膜上出现病毒病毒血凝集和神经氨酸酶,就使感染细胞成为靶细胞即免疫攻击的针对细胞。
(三)病毒感染中炎症反应和免疫病理损伤
病毒感染病灶中最多见的是淋巴细胞和单核吞噬细胞浸润,它是特异性的细胞免疫反应,如麻疹和疱疹的皮疹、流感的粘膜炎症和肺炎。另一类炎型反就是抗原抗体补体复合物引起的多形核粒细胞及单核细胞浸润,如急性黄疸型肝炎。
免疫病理损伤无非是第Ⅱ、Ⅲ、Ⅳ型变态反应及自身免疫所致。病毒感染偶尔会引起自身免疫,例如变态反应性脑炎,多发性神经炎,变态反应性血小板减少性紫癜等。发病机制可能为:①病毒改变宿主细胞的膜抗原,②病毒抗原和宿主细胞的交叉反应,③淋巴细胞识别功能的改变,④抑制性T淋巴细胞过度减弱。

图22-3 在感染病毒的细胞内出现的包涵体
(四)病毒感染引起的暂时性免疫抑制
麻疹病毒感染能使病儿结核菌素阳性转为阳性反应,持续1~2个月,以后逐渐恢复。近10~20年来,观察到许多病毒感染都能引起暂时性免疫抑制,如流感、流行性腮腺炎、麻疹、风疹、登革热、委内瑞拉马脑炎、单纯疱疹、巨细胞病毒感染等,急性期和恢复期病人外周血淋巴细胞对特异性抗原和促有丝分裂原(PHA、ConA)的反应都减弱。同时对结核菌素、念珠菌素、流行性腮腺炎病毒抗原的皮肤试验反应转阴或减弱。