为什么有些人抗疟治疗成功后疟疾检测呈阳性
治疗疟疾患者首先需要确诊。最近发现并非所有的诊断测试都是平等的,一些测试,包括快速诊断测试(RDTs),可能会在某些患者群体中显示假阳性结果。以下研究探讨了识别特定疟疾抗原的不同疟疾rdt的准确性。

人类疟原虫对每一种治疗疟疾的药物都产生了部分耐药性,特别是一线治疗药物,青蒿素联合疗法(ACT)。
为了遏制抗疟药物的进一步传播,2010年,世界卫生组织建议所有疑似疟疾患者在服用抗疟药物之前,接受寄生虫诊断(而不是基于发烧等外部症状的推定治疗)。
这对大多数当地诊所来说是一个挑战,因为基于寄生虫的诊断主要依赖于在显微镜下观察血液样本;这是一个耗费时间的过程,使用昂贵的设备和培训,对于一个小型保健诊所来说既不容易获得,也不具成本效益。
然而,快速诊断测试(RDTs)已经被开发出来,具有快速、简便和廉价的特点。这些测试类似于妊娠测试,当有疟疾感染的血液样本时,显示器上会出现一个指示带。RDT的工作原理是检测疟原虫产生的抗原(表示感染的蛋白质的总称),并诱导一种化学反应,使指示带发出荧光。
2010年至2015年间,全球制造商的RDT销售额从9000万增至2.7亿,增长了两倍,2015年RDT占用于疑似疟疾病例诊断测试的74%。通过减少未经事先确认寄生虫存在而服用抗疟疾药物的数量,过度治疗的比率下降,抗疟疾耐药性的发生概率降低。
在成功的抗疟疾治疗后,疟原虫从血液中清除,治疗后的个体几天内开始感觉好些。
此时,出现了使用RDTs进行诊断的问题。最近清除的疟原虫产生的抗原在治疗后会在血液中持续一段时间,这种持续时间被广泛报道为高度可变的。因此,如果对最近接受治疗的人进行检测,尽管他们不再感染疟疾,但随后的RDT检测仍然可能呈阳性。
如果患者第二次发烧,可能会出现其他问题;如果检测结果呈阳性,临床医生可能认为他们再次感染了疟疾,但有可能患者感染了引起疾病的非疟疾热病(例如登革热病毒或肺结核),但是先前疟疾感染的抗原仍然大量存在,足以返回阳性RDT。
了解抗原持久性的持续时间对于正确解释最近接受治疗的个体的RDTs是至关重要的,并且可以减少临床医生对非疟疾性发热导致行为抵抗的不恰当管理的可能性。
在牛津大学疟疾地图集项目最近在《疟疾杂志》上发表的一篇文章中,作者系统地整理了记录治疗后RDT阳性持续性的研究,并将贝叶斯生存模型应用于数据集,以测量治疗后RDT保持阳性的时间量。
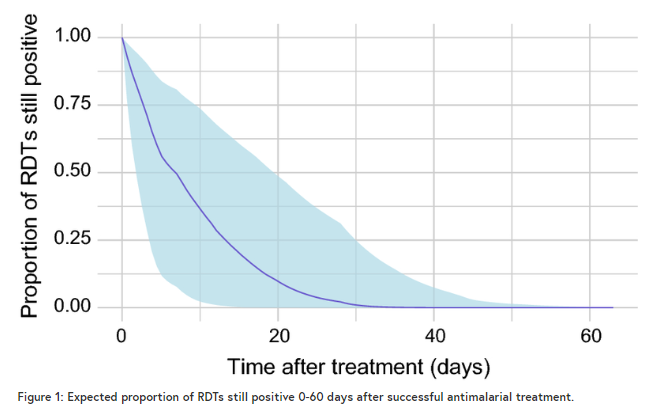
作者发现,大约一半的RDTs在治疗后一周以上仍呈阳性,一小部分RDTs在治疗后三周以上仍呈阳性。
RDTs有多种形式,通常用于检测疟疾抗原的一种或两种类型:富含组氨酸的蛋白II(HRP2)和疟原虫乳酸脱氢酶(pLDH)。本研究发现,在抗疟治疗成功后,HRP2检测的RDTs比pLDH检测的RDTs(或同时检测HRP2和pLDH的联合RDTs)显示持续阳性的时间长得多。
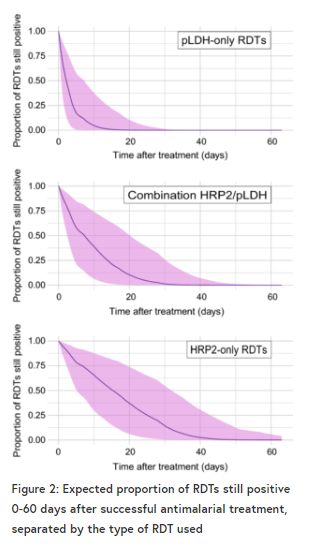
除了这些发现,该研究还对抽样患者的年龄范围进行了对比研究,发现儿童持续阳性的时间比成人患者长。这很可能是由于儿童疟疾感染常常与较高的血寄生虫密度有关,而疟疾高发地区的成年人通常对疟疾产生免疫反应,从而保持较低的血寄生虫密度。
这项研究的结果表明,临床医生应该谨慎对待最近接受治疗的患者的RDT阳性结果,特别是如果患者是年轻人,并且临床医生只能使用检测HRP2的RDT。
幸运的是,随着疟疾在世界大多数地区的流行率继续下降,成功治疗后再感染的可能性越来越小。rdt对这一发展做出了不小的贡献,但它们的正确使用有助于延续这一趋势。疟疾的过度诊断导致抗疟疾药物的过度处方和全球非疟疾发烧的系统性管理不善。在个人层面上,为患者提供尽可能好的诊断以获得最佳的健康结果是至关重要的。