为什么大海捞针?
无症状疟疾在所有传播环境中普遍存在。即使在感染水平较低的情况下,这些个体仍然可以将寄生虫传播给蚊子,从而使传播永久化,在消除环境中尤其重要。尽管已知其传染性低于症状性疟疾,但其频率意味着它们不应被忽视,尤其是在低传播环境中,疟疾最为常见。
识别和治疗无症状个体的额外好处尚不清楚,需要进一步了解寄生虫病的动态。同样重要的是要考虑寄生虫密度如何影响在不同传输设置中使用的诊断。直到最近,这一点还很难研究,但最近定量分子方法的发展使我们开始破译无症状疟疾的作用。
最近,Slater等人(2019年)利用现有疟疾数据集调查了一系列国家和传播环境中的寄生虫病。通过系统回顾和荟萃分析,他们描述了1)使用横截面数据的寄生虫密度分布,2)使用纵向数据描述了寄生虫病在个体内随时间的动态变化,以及3)蚊子感染研究中无症状个体的传染性。
寄生虫密度分布
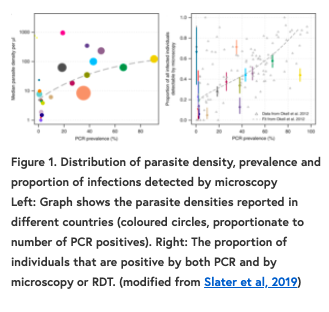
首先,根据包括定量寄生虫密度在内的数据,在22个国家选择了15项横断面研究进行审查。广泛的传播环境(恶性疟原虫的患病率为0.4-90.6%)包括在这些传播环境中,平均感染密度相差达6个数量级。作者发现,在较高的传播环境中,寄生虫的平均密度会增加,而显微镜/RDT检测到的感染在较低的传播环境中最少。(图1)这些发现支持了当前的想法,即低密度感染在低传播环境中更为普遍。
亚型和专利性感染的分布
“亚型感染”(作者将其分为PCR阳性和现场诊断阴性(显微镜或快速诊断试验(RDT)阴性)中的寄生虫密度始终低于“专利疟疾”(PCR阳性和显微镜检查或RDT阳性)。因此,在低传播环境中检测到的专利感染比例最低(PCR恶性疟原虫流行率<4%)。(图1)
他们发现亚镜下(低于检测限;显微镜下的LOD,10-100个寄生虫/ul)和亚RDT(低于RDT-LOD~100p/ul)感染的密度没有显著差异。(图2)
不同寄生虫密度下的诊断性能
或许最重要的是,他们的贝叶斯logistic回归模型显示,在低传播环境中,使用检测限值(LOD;检测将检测到的寄生虫的最小数量)为100 p/μl(例如RDTs)的诊断测试,只有10%的恶性疟原虫感染被检测出来(而在高传播环境下,这一比例为56%)。
在低传输设置下,当检测限提高到10p/μl时,这一比例增加到29%,当检测限提高到1p/μl时,这一比例增加到69%。以前,模型研究已经预测了使用不同检测限的诊断的类似结果。Slater等人(2019年)还分析了最近在乌干达(高传输率)和缅甸(低传输率)使用LOD为10 p/μl的新型超灵敏RDT的试验。结果令人鼓舞地支持他们的预测模型。

时间动力学
已知个体内的寄生虫病会随时间而波动,可能与寄生虫的生命周期及其对免疫反应的易感性有关。Slater等人利用7项中高传播环境下队列研究的数据集,探索了不同时期(3天到16个月)个体的显微镜切片阳性和PCR阳性的模式。他们报告说,30%的亚显微感染从来没有变成玻片阳性,并建议在PCR的LOD附近的波动或短暂的感染可以解释这些。
一般来说,考虑到当前的亚显微感染,出现玻片阳性的风险更高,这在持续性研究中得到了反映,即在第0天,20%的亚显微感染在第二天变成了玻片阳性。与高透射季节相比,低透射季节显微镜的灵敏度仅略有下降,但并不显著,这也支持了现有的研究。他们指出,只有几项研究进行了基因分型(以确定新的感染与再感染),因此无法评估特定克隆的密度,这将有助于将来的研究。
配子体血症和传染性
与亚型相比,未感染者的平均配子体患病率更高。有趣的是,只有在亚型感染个体中,在高传播环境中配子体患病率增加。对蚊虫喂养试验的分析表明,在中度而非高度传播环境中,亚型感染对整个感染库的贡献最大。最后,发现亚型感染对蚊子的感染率约为未感染(无性寄生虫)的个体的三分之一。
对政策的影响
他们的发现表明亚显微感染预示着未来的专利感染。因此,对这些感染的积极识别可用于确定“微热点”,通过早期治疗预防疫情暴发。他们在寄生虫密度方面的研究也加强了在低传播地区使用更灵敏的现场准备诊断的必要性。



